Kompetenzzentrum für Infektionskrankheiten informiert: Mumps (Parotitis epidemica)
Definition Mumps (Parotitis epidemica)
Der Facharzt für Infektiologie teilt das Mumps-Virus in verschiedene Subtypen ein. Laut einer Zusammenstellung, die 2012 von der Weltgesundheitsorganisation (WHO) unterstützt wurde, werden sie mit den Genotypen A bis N klassifiziert. Die einzelnen Typen sind auf der Welt unterschiedlich verbreitet. In Deutschland führen Fachärzte für Infektiologie Mumps-Erkrankungen in den vergangenen Jahren vor allem auf den Genotyp G zurück, der weltweit immer häufiger auftritt. Im Gegensatz zu anderen Genotypen nimmt er selten einen tödlichen Verlauf.
Mumps (Parotitis epidemica), im Volksmund auch Ziegenpeter genannt, ist eine hochansteckende Virusinfektion. Das Mumps-Virus wird durch eine Tröpfcheninfektion und direkten Speichelkontakt übertragen. Die Inkubationszeit kann zwischen 12 und 25 Tagen liegen. Etwa sieben Tage vor dem Ausbruch der Krankheit beginnt die Ansteckungszeit und hält weitere neun Tage nach dem Auftreten an. Mumps (Parotitis epidemica) zählt zu den so genannten Kinderkrankheiten und wird hauptsächlich von Pädiatern bei Kindern unter fünf Jahren diagnostiziert. Die Erkrankung kann aber in jedem Alter auftreten. In der Regel verläuft sie harmlos und ohne Komplikationen. Dennoch machen Kinderärzte Mumps (Parotitis epidemica) als häufigste Ursache für Schwerhörigkeit oder sogar Taubheit bei Kindern aus. Pädiater empfehlen deshalb eine Schutzimpfung. Nach einer Mumpserkrankung sollte unbedingt ein Hörtest bei Ihrem Kind gemacht werden.
Manchmal stellen Fachärzte für Infektiologie bei an Mumps (Parotitis epidemica) Erkrankten eine entzündliche Reizung der Hirnhäute (Meningitis) fest, die mit starken Kopfschmerzen und Erbrechen einhergeht. Gelegentlich kommt es zu einer Entzündung des Gehirns (Enzephalitis). Mit steigendem Lebensalter erhöht sich das Risiko, dass bei einer Infektion mit dem Mumps-Virus Komplikationen auftreten. Bei etwa jedem vierten männlichen Jugendlichen oder Erwachsenen, der an Mumps (Parotitis epidemica) erkrankt sind, stellen Fachärzte für Infektiologie Entzündungen der Hoden fest. Im schlimmsten Fall droht ein Verlust der Zeugungsfähigkeit. Bei jungen Mädchen und Frauen kann das Mumps-Virus die Eierstöcke befallen. Im Unterleib treten dann leichte Schmerzen auf. Sehr selten werden Frauen durch eine Mumps-Erkrankung unfruchtbar. Auch die Bauchspeicheldrüse kann sich durch den Erreger entzünden. In der Schwangerschaft stellt eine Infektion mit dem Mumps-Virus eine große Gefahr für das Leben des ungeborenen Kindes dar.
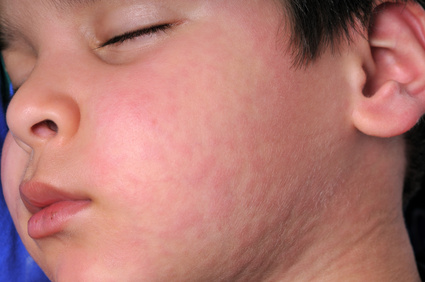
Etwa 30 bis 40 Prozent der Mumpsinfektionen verlaufen ohne Symptome. Das typische Krankheitsbild beginnt mit einer Schwellung der entzündeten Ohrspeicheldrüse (Parotis), die sich auf beiden Seiten des Kopfes unterhalb des Ohrs im Kieferwinkel befindet. Die Wange ist aufgebläht und fühlt sich weich an. Das Kind hat leichtes Fieber und klagt über Schmerzen rund um das Ohr, besonders wenn es schluckt, kaut oder den Kopf bewegt. Sie sollten dann einen Pädiater hinzuziehen. Kinderärzte weisen darauf hin, dass die Symptome bei Mumps (Parotitis epidemica) denen einer Erkältung mit Husten und Schnupfen ähneln. Um abzuklären, woran Ihr Kind erkrankt ist, sollten Sie einen Termin bei Ihrem Kinderarzt vereinbaren. Bei den meisten Kindern bläht sich nach ein oder zwei Tagen auch die zweite Wange zu einer Hamsterbacke auf. In dieser Phase kann das Fieber auf bis zu 39 oder 40 Grad Celsius ansteigen. Nach etwa einer Woche ist die Erkrankung in der Regel wieder vorbei.
Synonyme und artverwandte Begriffe
Synonyme: Ziegenpeter, Wochentölpel, Bauernwetzel, Rubula, Salvitis epidemica. Ohrspeicheldrüsenentzündung
Englisch: mumps
Überblick
Mumps (Parotitis epidemica) kommt weltweit vor und tritt zu jeder Jahreszeit auf. In Deutschland wird Mumps (Parotitis epidemica) mittlerweile selten von Kinderärzten diagnostiziert, weil die meisten Kinder geimpft sind. Allerdings steigt seit einigen Jahren die Zahl der Erkrankten wieder an, vor allem in höheren Altersgruppen. Seit zwanzig Jahren führen Pädiater bei Kindern eine Doppelimpfung gegen Mumps (Parotitis epidemica) durch. Sie wurde eingeführt, weil bei einigen der Schutz durch eine Impfung nicht ausreichte.
Eine Mumps-Erkrankung ist seit dem 29. März 2013 in Deutschland meldepflichtig. Fachärzten für Pädiatrie oder Infektiologie müssen melden, wenn ein Patient an Mumps (Parotitis epidemica) erkrankt ist. Davor gab es nur eine Meldepflicht in den neuen Bundesländern. Deshalb liegen bundesweit keine verlässlichen Angaben über die Zahl der Erkrankten vor.
In den westlichen Industrienationen diagnostizieren Fachärzte für Infektiologie Mumps (Parotitis epidemica) zunehmend bei Jugendlichen und jungen Erwachsenen. In Deutschland gab es seit der Jahrtausendwende größere Ausbrüche von Mumps-Erkrankungen. Zuletzt in Bayern. Dort beobachteten Fachärzte für Infektiologie in den Jahren 2011/2012 fast 300 Fälle. Mehr als die Hälfte der Erkrankten war zwischen 16 und 24 Jahre alt. Betroffen waren vor allem Jugendliche und junge Erwachsene aus Schulen, Fachhochschulen, Universitäten und Sportvereinen.
Für die Verschiebung der Mumpserkrankungen in höhere Altersgruppen haben Fachärzte für Infektiologie verschiedene Erklärungen. Zum einen gibt es bei jungen Erwachsenen in Deutschland größere Impflücken. Im Jahr 2000 hatte nicht einmal jedes fünfte Kind bei den Schuleingangsuntersuchungen einen ausreichenden Impfschutz gegen Mumps (Parotitis epidemica). Danach sind die Impfraten wieder angestiegen. 2010 waren mehr als 90 Prozent der Schulanfänger zweimal vom Kinderarzt gegen Mumps (Parotitis epidemica) geimpft worden. Eine Mumps-Erkrankung führt in der Regel zu lebenslanger Immunität. Sehr selten diagnostizieren Fachärzte für Infektiologie Mumps (Parotitis epidemica) ein zweites Mal bei einem Patienten.
Ursachen des Mumps (Parotitis epidemica)
Mumps (Parotitis epidemica) wird durch ein Virus übertragen, das zu den Paramyxoviren gehört. Die Ansteckung erfolgt durch eine Tröpfcheninfektion wie Niesen und Husten oder durch direkten Speichelkontakt. Eine Übertragung durch Gegenstände, an denen sich Speichel des Erkrankten befindet, schließen Fachärzte für Infektiologie aus.
Was Sie bei Mumps (Parotitis epidemica) selbst tun können?
Einfache Hilfen können dazu beitragen, die Beschwerden zu lindern. Kinderärzte empfehlen warme oder kalte Umschläge auf die Backe des Kindes zu legen. Um das Fieber bei einer Mumps-Erkrankung zu senken, können Sie Wadenwickel machen. Außerdem raten Fachärzte für Infektiologie ihren Patienten, viel zu trinken und sich auszuruhen, damit sie sich schnell erholen. Da das Öffnen des Mundes und das Kauen häufig mit Schmerzen verbunden sind, sollten Sie während der Krankheitsphase nur breiige oder flüssige Kost zu sich nehmen. Um andere Menschen vor einer Ansteckung zu schützen, sollten Sie Kontakte meiden und sich nicht in Gemeinschaftsräumen aufhalten. Pädiater weisen darauf hin, dass Kinder, die an Mumps (Parotitis epidemica) erkrankt sind, nicht in den Kindergarten und die Schule gehen dürfen.
Hilfe durch den Spezialisten
Je nach Spezifität der Symptomatik kann ausgehend von einem Gespräch mit Ihrem Arzt eine weitere detaillierte Diagnostik bei verschiedensten Fachmedizinern erfolgen. Hierzu gehören:
- Infektiologen
- Pädiater
Was Sie bei Ihrem Arzt für Infektiologie oder Pädiatrie erwartet?
Bevor Ihr Arzt für Infektiologie oder Pädiatrie mit einer Untersuchung beginnt, findet ein einführendes Gespräch (Anamnese) über Ihre aktuellen Beschwerden statt. Im Rahmen dessen befragt er Sie ebenfalls zu zurückliegenden Beschwerden und eventuell bestehenden Erkrankungen.
Mit folgenden Fragen können Sie rechnen:
- Seit wann bestehen die Symptome?
- Können Sie eine genaue Charakterisierung und gegebenenfalls Lokalisation vornehmen?
- Haben sich im Verlauf der Symptomatik Veränderungen ergeben?
- Leiden Sie unter zusätzlichen Symptomen wie beispielsweise Atemnot, Schmerzen in der Brust, Schwindelgefühle
- Litten Sie schon einmal daran und sind diese Anzeichen familiär aufgetreten?
- Bestehen aktuell Vorerkrankungen oder Erbkrankheiten und werden diese therapiert?
- Nehmen Sie aktuell Medikamente ein?
- Sind Ihnen Allergien bekannt?
- Leiden Sie unter Stresszuständen im Alltag?
Welche Medikamente nehmen Sie regelmäßig ein?
Ihr Facharzt für Infektiologie oder Pädiatrie benötigt eine Übersicht der Arzneimittel, die Sie regelmäßig einnehmen. Stellen Sie schon vor dem Arztbesuch bei Ihrem Infektiologen oder Pädiater eine Übersicht über die Medikamente, die Sie einnehmen, in einer Tabelle zusammen. Eine Vorlage für die Übersicht finden Sie hier.
Untersuchungen (Diagnostik) durch den Pädiater oder Facharzt für Infektiologie
Ausgehend von der in der vorangegangenen Anamnese erhobenen Symptomcharakteristik und dem aktuellen Befinden kann der Facharzt für Infektiologie oder Pädiatrie nun folgende Diagnostik anwenden:
- Körperliche Untersuchung
- Rachenabstrich
- Urinprobe
- Gewebeprobe
- PCR-Test (polymerase chain reaction)
- ELISA-Testverfahren (Enzyme-linked Immunosorbent Assay)
Mit dem ELISA-Testverfahren weist der Facharzt für Infektiologie Antikörper nach, die das Immunsystem des Menschen beim Kontakt mit dem Mumps-Virus produziert. Beim PCR-Test lässt sich das Virus direkt nachweisen.
Behandlungen (Therapie)
Eine spezielle Behandlung (Therapie) gegen Mumps (Parotitis epidemica) gibt es nicht. Medikamente gegen das Virus sind bisher nicht vorhanden. Der Facharzt für Infektiologie oder Pädiatrie kann deshalb nur die Symptome lindern. So genannte Antipyretika senken das Fieber, Analgetika lindern die Schmerzen.
Vorbeugung (Prophylaxe, Prävention)
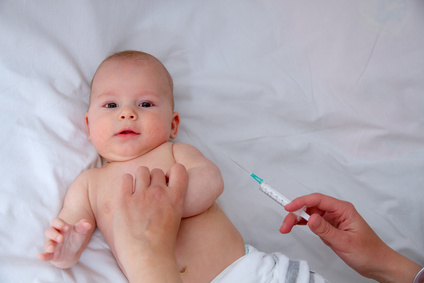
Eine Schutzimpfung gegen Mumps (Parotitis epidemica) ist die wirksamste Maßnahme, um der Erkrankung vorzubeugen. Vom Kinderarzt wird sie unbedingt empfohlen. Alle Kinder sollten gegen Mumps (Parotitis epidemica) geimpft werden.
Die erste Impfung mit einem Lebendimpfstoff enthält gezüchtete Mumps-Viren und erfolgt im Alter von 11 bis 14 Monaten. Eine zweite Impfung nimmt der Kinderarzt im Alter von 15 bis 23 Monaten vor. Spätestens am Ende des 2. Lebensjahres sollten beide Impfungen beim Pädiater erfolgt sein. Fachärzte für Infektiologie weisen darauf hin, dass vor allem die zweite Impfung den Schutz verbessert. Die vollständige Grundimmunisierung bietet jedoch keinen hundertprozentigen Schutz.
Meistens wird der Kombinationsimpfstoff (MMR-Vakzine) verwendet, der gleichzeitig vor Masern und Röteln schützt. Seit 2006 gibt es auch eine Kombinationsimpfung (MMRV-Vakzine), die auch vor Windpocken (Varizellen) schützt. Eine Altersbegrenzung für die Impfung gibt es nicht. Versäumte Impfungen gegen Mumps (Parotitis epidemica) können jederzeit vom Facharzt für Infektiologie nachgeholt werden. Diejenigen, die in ihrer Kindheit nicht geimpft oder nur einmal geimpft wurden, sollten sich nach Kontakt mit Kindern oder Erwachsenen, die an Mumps (Parotitis epidemica) erkrankt sind, innerhalb von drei Tagen impfen lassen.
Prognose
Mumps (Parotitis epidemica) klingt in der Regel nach einer Woche wieder ab. Meistens verläuft die Erkrankung harmlos. Nur in seltenen Fällen kommt es zu Komplikationen, vor allem bei Erwachsenen, die vom Facharzt für Infektiologie behandelt werden müssen.


