
Aufgrund seiner Architektur ist Fuß stark anfällig für vielerlei Erkrankungen, die zu Schmerzen in diesem Bereich führen können. Jegliche strukturelle Abweichung oder Fehlfunktion in auch nur einem Bereich des Fußes führt gegebenenfalls zu einer Schmerzsymptomatik und kann darüber hinaus Beschwerden in anderen Körperbereichen induzieren (Knie-, Hüft- , Rückenschmerzen).
Definition
Fußschmerzen sind typischerweise mit zunehmendem Alter gehäuft auftretende bewegungslimitierende Schmerzen, die im gesamten Fußbereich lokalisiert sein können: Vom Sprunggelenk über das Fußgewölbe, die Ferse und Fußunterseite bis zu den Zehen.
Häufig sind dabei akut belastungsinduzierte Schmerzen, möglich sind jedoch auch chronische und in Ruhe auftretende Symptome.
Synonyme und artverwandte Begriffe
- Schmerzen Fuß, Mittelfußschmerzen
- Metatarsalgie, Fußbrennen
Englisch: Painful foot; burning foot
Überblick
Der Fuß ist strukturell aus drei Hauptkomponenten aufgebaut: dem Vorderfuß, dem Mittelfuß auch als Fußgewölbe bezeichnet und dem Hinter- beziehungsweise Rückfuß. Der Vorderfuß besteht aus den fünf Zehen und den fünf Vorderfußknochen (Metatarsalknochen). Der Mittelfuß setzt sich aus fünf unregelmäßig geformten Fußwurzelknochen (Tarsalknochen) zusammen, die mit dem Vorder- und Hinterfuß durch die Fußmuskulatur und der Fußsohlenplatte, einer derben Sehnenfaserplatte, verbunden sind. Der Hinterfuß, bestehend aus dem Fersenbein (Calcaneus, größter Knochen des Fußes) und drei Gelenken, verbindet den Mittelfuß mit dem zentralen Fußknöchel (Talus), der über das obere Sprunggelenk Anschluss an Schien- und Wadenbein (Tibia und Fibula) findet.
Unterseitig des Fersenbeins befindet sich eine polsternde Fettschicht. Architektonisch ist der Fuß somit so aus vielen einzelnen Knöcheln und Gelenken aufgebaut und stellt ein fragiles Quer- und Längsgewölbe dar, das durch Muskeln und Muskelsehnenzüge, sowie Bandstrukturen in seiner Stabilität gesichert werden muss. Alle diese Einzelteile bilden in ihrer Anatomie eine funktionell relevante longitudinale und transversale (quer verlaufende) Achse, über die der Mensch seinen Bewegungsablauf ausführen kann.
Im Stand und während der Bewegung arbeiten die fein innervierten Fußmuskeln, Knochenelemente und Bänder so zusammen, dass der Fuß gestützt wird, im Gleichgewicht bleibt und mobil ist.
Klinisch sind Schmerzen im Fußbereich neben allgemein sichtbaren Deformitäten häufig begleitet von Begleitsymptomen wie lokaler Überwärmung, Rötung und Schwellung einhergehend mit gesteigerter Druckempfindlichkeit und Verlust des Bewegungsumfangs. Auch können Missempfindungen und Lähmungserscheinungen auftreten, die zu Fehlstellungen (Pro- oder Supination) des Fußes führen.
Allgemein kann man abnutzungsbedingte (degenerative) und entzündliche (infektiöse) Erkrankungen von Beeinträchtigungen durch Unfälle und Verletzungen abgrenzen.
Ursachen
Im Folgenden finden Sie eine Auflistung häufiger Ursachen, die zu Fußschmerzen führen können. Meist sind sie durch nachfolgend aufgeführte mechanische Funktionseinschränkungen verursacht:
- Überlastung durch langes Gehen und Stehen
- Übergewicht
- Falsches Schuhwerk (zu enge oder zu kleine Schuhe, zu hohe Absätze, d.h. High-Heels, starre Sohlen aus nicht dämpfendem Material)
Ebenfalls möglich sind durch statische Fehlbelastung bei nicht korrigierten angeborenen oder erworbenen Deformitäten der Fußarchitektur hervorgerufene Schmerzen im Fußbereich:
- Knickfuß, Senkfuß und Spreizfuß
- Unterer Fersensporn (Verknöcherung im Ansatzbereich der Fußsohle, d.h. der Plantaraponeurose)
- Oberer Fersensporn oder Haglund Ferse (Verknöcherung im Bereich des Achillessehnenansatzes)
- Hallux valgus (mittiges Abweichen des Großzehengrundgelenksgelenks)
- Krallenzehe
Verletzungsbedingt sind häufig folgende Ereignisse ursächlich:
- Knochenbrüche (Fraktur, häufig eines der beiden Sprunggelenke oder die Mittel- und Zehenknochen betreffend)
- Sehen- und Bänderverletzungen (beispielsweise Ruptur der Achillessehne oder des Fußaußenbands)
- Fußgelenksverletzungen (Gelenksausrenkung, Luxation)
- „Eingeklemmter Nerv“ oder Ischiasnervsymptomatik infolge eines Bandscheibenvorfalls, Discusprolaps
In Betracht kommen zudem nachfolgende Krankheitsbilder:
- Degenerative Verknöcherung der Fußgelenke (Arthrosis deformans pedis)

- Entzündungen der Fußgelenke (Arthritis)
- Achillessehnenentzündung
- Rheumatische Erkrankungen (Rheumatoide Arthritis)
- Knochenschwund (Osteoporose)
- Gichtleiden
- Diabetes mellitus (Polyneuropathie und Durchblutungsstörungen)
- Erkrankungen der peripheren Nerven (Polyneuropathie bei Alkoholmissbrauch, Polyradikulitis oder Guillain-Barré-Syndrom)
- Nervenverletzungen infolge von Unfällen
- Nervenkompressionssyndrome (Tarsaltunnelsyndrom, Morton-Metatarsalgie)
- Durchblutungsstörungen bei Einengung (Stenose) oder Verschluss der zuführenden Arterien (periphere arterielle Verschlusskrankheit, pAVK)
- Blutgerinnsel (Thrombosen und Embolien)
- Ödembildung in den unteren Extremitäten (durch die Wassereinlagerung im Gewebe kann es zu schmerzhafter Kompression der zuführenden Blutgefäße mit nachfolgender Gewebsminderdurchblutung sowie einer Nerven- und Muskelkompression und einem deutlichen Spannungsgefühl kommen)
Des Weiteren ebenfalls möglicherweise zugrunde liegend können sein:
- Druckstellen an Hühneraugen, Schwielen, Hornhaut oder Blasen
- Hautverletzungen durch bakterielle oder Pilzinfektionen
- Eingewachsener Zehennagel
- Warzen
- Als Nebenwirkung bei Medikamenteneinnahme
Was Sie selbst tun können
Kontaktieren Sie Ihren Arzt, wenn
- die Fußschmerzen unter Belastung zunehmen (Beeinträchtigung des Gehens oder sportlicher Aktivitäten)
- das Tragen von Schuhen anhaltende Fußschmerzen bereitet
- die Fußschmerzen im Zusammenhang mit anderen Erkrankungen auftreten.
Hilfe durch den Spezialisten
Je nach Spezifität der Symptomatik kann ausgehend von einem Gespräch mit Ihrem Arzt eine weitere detaillierte Diagnostik bei verschiedensten Fachmedizinern erfolgen. Hierzu gehören:
- Orthopäden
- Internisten, Chirurgen
- Sportmediziner
Was Sie bei Ihrem Arzt erwartet
Bevor Ihr Arzt mit einer Untersuchung beginnt, findet ein einführendes Gespräch (Anamnese) über Ihre aktuellen Beschwerden statt. Im Rahmen dessen befragt er Sie ebenfalls zu zurückliegenden Beschwerden und eventuell bestehenden Erkrankungen.
Mit folgenden Fragen können Sie rechnen:
- Seit wann bestehen die Symptome? Gab es ein auslösendes Ereignis?
- Können Sie eine genaue Charakterisierung der Schmerzen (eher dumpf, stechend oder brennend) und gegebenenfalls eine Lokalisation vornehmen? Sind die Schmerzen bewegungsassoziiert?
- Haben sich im Verlauf der Schmerzsymptomatik Veränderungen ergeben?
- Leiden Sie unter zusätzlichen Symptomen, wie beispielsweise Hüft- oder Rückenschmerzen oder Missempfindungen wie Kribbeln, Taubheitsgefühlen oder übermäßiger Berührungsempfindlichkeit?
- Litten Sie bereits schon einmal daran?
- Bestehen aktuell Vorerkrankungen (Rheumatische Erkrankungen, bestehendes Gichtleiden, Diabetes mellitus) und werden diese therapiert?
- Nehmen Sie aktuell Medikamente ein?
Untersuchungen (Diagnostik)
Ausgehend von Ihrer in der vorangegangenen Anamnese erhobenen Symptomcharakteristik und Ihrem aktuellen Befinden kann der Arzt nun folgende Diagnostik anwenden:
- Überprüfung des alltäglichen Schuhwerks, visuelle Ganganalyse
- Manuelle Untersuchung der Mittel- und Vorderfußgelenke sowie der Sprunggelenke, des allgemeinen Bewegungsumfangs sowie der Bandstabilität und Muskulatur
- Testung des Reflexstatus und des sensiblen oberflächlichen Empfindungsvermögens
- Blutentnahme zur allgemeinen Statuserhebung, besonders im Hinblick auf Harnsäure und Entzündungswerte
- Bildgebende Diagnostik:
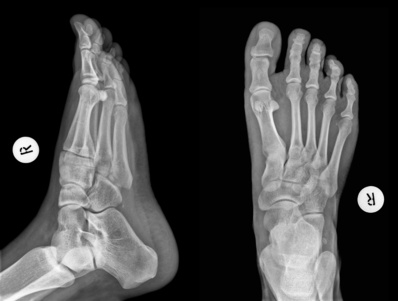
 Röntgen, Computertomografie (CT) Magnetresonanztomografie (MRT), Ultraschall (Sonografie)
Röntgen, Computertomografie (CT) Magnetresonanztomografie (MRT), Ultraschall (Sonografie) - Überprüfung der Nervenleitgeschwindigkeiten durch ein Elektroneurogramm (ENG) und weitere elektrophysiologische Untersuchungen wie z.B. durch ein Elektromyogramm (EMG)
- Gelenkspiegelung (Arthroskopie)
- Entnahme von Gelenksflüssigkeit (Punktion)
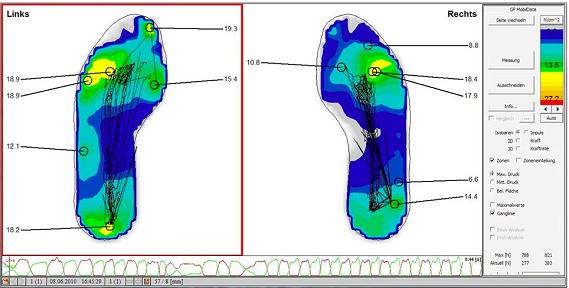
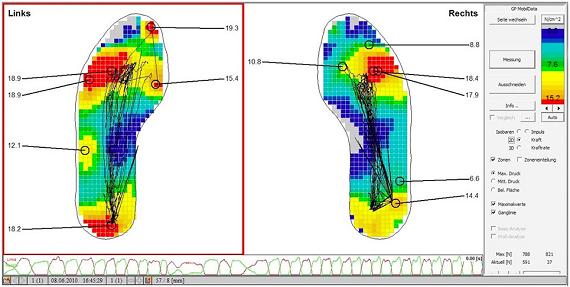
- Computergestützte Gangbildanalyse (Pedobarographie) während des Gehens (Laufzyklus)
Behandlungen (Therapie)
Die Behandlung sowohl degenerativer, posttraumatischer, infektiöser als auch entzündlicher Erkrankungen des Fußes und seiner Gelenke zielt zunächst symptomorientiert auf eine möglichst vollständige Schmerzreduktion und eine bestmögliche Wiedererlangung des ursprünglichen Bewegungsumfangs sowie auf die Prävention von chronifizierenden Prozessen ab. Additiv steht die Regeneration geschädigter Strukturen im Fokus der Therapie. Dies kann durch vielerlei Interventionsansätze realisiert werden. Hierzu zählen:
- Im akuten Stadium je nach Diagnose zunächst physikalische Maßnahmen wie Kühlung oder Wärmeapplikation sowie die mechanische Ruhigstellung durch Schienung oder Anlegen eines Gipsverbands
- Symptom- und ursachenorientierte Medikamentengabe je nach Indikation. Hierzu zählen nichtsteroidale Antirheumatika (non-steroidal antirheumatic drugs, NSAD) und Glukokortikoide (häufig in Form von Salben applizierbar)
- Längerfristig: Anfertigung orthopädischen Schuhwerks
- Physiotherapeutische Maßnahmen wie Gang- und Koordinationsschulung, Mobilisation, Muskelkräftigung, Dehnungsübungen
- Bei Notwendigkeit bestehen operativ eine Vielzahl orthopädischer Behandlungsmöglichkeiten, über die Sie Ihr Arzt oder Chirurg detailliert aufklären wird.
Vorbeugung (Prävention)
Im Folgenden finden Sie einige Tipps, mit Hilfe derer Sie die Funktionalität Ihrer Füße und Fußgelenke erhalten und fördern können:
- Vermeiden Sie einseitige Überlastungen.
- Tragen Sie bequeme, gut passende Schuhe mit ausreichend „Fußbett“, benutzen Sie bestenfalls Einlagen und achten Sie darauf, dass die Zehen genug Platz finden.
- Betätigen Sie sich regelmäßig körperlich. Kontinuierliche Bewegung kräftigt Fuß- und Wadenmuskulatur, fördert die Durchblutung und trainiert neben der Koordination und dem Gleichgewichtssinn zudem auch Ihr Herz-Kreislaufsystem. Wählen Sie dazu am besten gelenkschonende Sportarten wie beispielsweise Schwimmen, Radfahren oder geeignete Geräte im Fitness-Center.
- Erhalten Sie Ihr Idealgewicht. Bedenken Sie einmal wie viele Kilogramm Körpergewicht sich auf die verhältnismäßig kleine Tragfläche der Fußsohlen verteilt. Übergewicht ist eine der häufigsten Ursachen für schmerzende Füße und Gelenke.
- Die Anwendung von Fußbädern- und massagen mit durchblutungsfördernden oder kühlenden Substanzen kann eine wohltuende Unterstützung darstellen.
- Achten Sie zudem auf eine regelmäßige Fußhygiene zur Vermeidung von Infektionen.
© CHHG


