Im klinischen Erscheinungsbild sind allgemeine Gelenkschmerzen häufig von parallelen Symptomen wie morgendlicher Bewegungssteifigkeit, lokaler Überwärmung und Rötung sowie Schwellungen und gesteigerter Druckempfindlichkeit begleitet. Häufig zeigt sich zusätzlich ein Verlust des Bewegungsumfangs im betroffenen Gelenk.
Definition
Knieschmerzen entstehen meist bei akuter Verletzung, Fehlbelastung oder Entzündung der Kniegelenke und treten meist in Kombination mit Symptomen wie lokaler Schwellung und Erwärmung, erhöhter Druckempfindlichkeit, Rötung sowie einer schmerzhaften und verminderten Beweglichkeit des Kniegelenks auf. Auch im Zuge degenerativer gelenk-verschleißender Prozesse oder muskulärer Ursachen kann es zu Knieschmerzen kommen.
Synonyme und artverwandte Begriffe
- Schmerzen Knie
- Kniegelenksverschleiß, Kniegelenksdegeneration (Gonarthrose, Gonarthrosis deformans), Kniegelenksentzündung (Gonarthritis)
Englisch: Knee pain, gonalgia, gonarthrosis, gonarthritis
Überblick
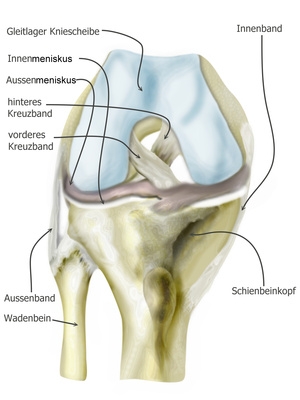
Das Knie, respektive das Kniegelenk, verbindet Oberschenkel (Femur) mit den beiden Unterschenkelknochen (Schien- und Wadenbein, Tibia und Fibula). Dabei artikulieren deren mit Knorpel überzogene Gelenkflächen vereinfacht funktionell wie ein Scharnier miteinander und sind durch zahlreiche Bänder in ihrem Bewegungsumfang begrenzt und gesichert. Das Kniegelenk ist durch unsere alltägliche Bewegung ein stark belastetes Gelenk und daher anfällig für Verletzungen und Erkrankungen. Durch verschiedene „Hilfseinrichtungen“ ist es jedoch in der Lage, selbst große Belastungen abzufangen und uns eine große ausdauernde Beweglichkeit beim Gehen, Laufen und Springen zu ermöglichen. Zu diesen funktionsunterstützenden Strukturen zählen die beiden Menisken (Meniscus medialis und lateralis), die als zusätzliche Knorpelstrukturen die Auflageflächen der beiden Knochenenden vergrößern. Weiter einige Schleimbeutel (Bursae) im Bereich der Gelenkkapsel, die ebenfalls als Druckpolster fungieren und sogenannte, mit dem Knochen verwachsene Kollateral- und Kreuzbänder, anhand derer das Gelenk vor einer seitlichen- oder schubladenartigen Verschiebung nach vorne oder hinten geschützt ist. Die breite Sehne des Oberschenkelmuskels (Musculus quadriceps femoris), die, verwachsen mit der Kniescheibe (Patella), über das Gelenk hinweg zieht und am Schienbeinknochen ansetzt ist ebenfalls eine wichtige Struktur des Kniegelenks.
Allgemein kann man abnutzungsbedingte (degenerative) und entzündliche Gelenkerkrankungen (innere, körpereigene Ursachen) von Gelenkbeeinträchtigungen durch äußerliche Unfälle und Verletzungen abgrenzen. Viele der nicht unfallbedingten Gelenkkrankheiten zählen zum Oberbegriff der rheumatischen oder rheumatoiden Erkrankungen.
Ursachen
Da es sich bei allgemeinen Gelenkschmerzen um eine relativ unspezifische Symptomatik handelt, bestehen eine Reihe von möglich ursächlichen Erkrankungen. Im Folgenden finden Sie eine Auflistung häufiger Krankheitsbilder:
- Degenerativer Gelenkverschleiß (Arthrose): Sie betrifft häufig ältere Menschen, da sich die kontinuierliche Regeneration der schützenden Knorpelflächen verlangsamt. Die Ausbildung einer Arthrose kann jedoch auch bei chronischer Überbelastung (Leistungssport, Übergewicht) auftreten. Typisch ist ein progredienter Knorpelschwund bei charakteristischer Lokalisation in Knie- und Hüftgelenk (Gonarthrose, Coxarthrose) sowie den Wirbelkörpergelenken (Facettengelenksarthrose).
- Chondropathia patellae (degenerativer Verschleiß der Knorpelfläche rückseitig der Kniescheibe)
- Morbus Osgood Schlatter (Reizung des Patellarsehnenansatzes am Schienbein)
- Pseudogicht (Akkumulation von Calciumpyrophosphatkristallen, Chondrokalzinose)
- Rheumatoide Arthritis (autoimmunologisch-entzündliche Gelenkserkrankung). Sie betrifft bevorzugt vor allem die Hand- und Fingergelenke und äußert sich in schmerzhaften entzündlichen Schüben, die jedoch in alle Gelenken vorkommen können.
- Andere Gelenkentzündungen (Arthritiden) können bei einer direkten oder bei einer sekundären, hämatologisch (über den Blutweg) erfolgten Infektion des Gelenkes entstanden sein. Hierbei sind folgende Erkrankungen häufig zu Grunde liegend:
- Infektion der oberen Luftwege (reaktive Arthritis)
- Schuppenflechte (Psoriasis-Arthritis)
- Zeckenbiss-Arthritis (Lyme-Arthtritis)
- Im Rahmen von Stoffwechselstörungen (Gicht, Diabetes mellitus)
- Bei genetischen Erkrankungen (Morbus Bechterew)
- Bei Antibiotikatherapie: Sogenannte „Chinolon-Antibiotika“ können eine Akkumulation von Magnesiumionen im Gelenkspalt provozieren
- Baker-Zyste (Flüssigkeitsansammlung im Gelenkspalt mit überhöhtem Gelenkinnendruck, meist entzündlich bedingt)
- Schleimbeutelentzündung (Bursitis praepatellaris)
- Angeborene Gelenkerkrankungen, wie X- oder O-Beine. Möglich ist ebenfalls die sogenannte habituelle Patellaluxation, bei der die Kniescheibe durch strukturell bedingte ungenügende Bandsicherung verrutscht
- Posttraumatische (verletzungsbedingte) Schmerzen meistens im Fuß-, Knie- und Schultergelenk. Besonders beim Skifahren oder Fußballspielen ist das Kniegelenk betroffen. Häufig kommt es dabei zu Rissen (Ruptur) der Kreuzbänder und Menisken oder zu Knochenbrüchen (Frakturen).
Was Sie selbst tun können
Kontaktieren Sie Ihren Arzt, wenn Sie bereits länger an oben genannter Schmerzsymptomatik leiden, Missempfindungen oder zusätzliche Muskelschmerzen verspüren sowie oberflächliche Veränderungen des Hautkolorits und Größenzunahmen im Kniebereich, oder Haltungsanomalien und Funktionseinschränkungen beobachten.
Hilfe durch den Spezialisten
Je nach Spezifität der Symptomatik kann ausgehend von einem Gespräch mit Ihrem Arzt eine weitere detaillierte Diagnostik bei verschiedensten Fachmedizinern erfolgen. Hierzu gehören:
- Orthopäden
- Internisten
- Sportmediziner
- Chirurgen
Was Sie bei Ihrem Arzt erwartet
Bevor Ihr Arzt mit einer Untersuchung beginnt, findet ein einführendes Gespräch (Anamnese) über Ihre aktuellen Beschwerden statt. Im Rahmen dessen befragt er Sie ebenfalls zu zurückliegenden Beschwerden und eventuell bestehenden Erkrankungen.
Mit folgenden Fragen können Sie rechnen:
- Seit wann bestehen die Symptome? Gab es ein auslösendes Ereignis?
- Können Sie eine genaue Charakterisierung und gegebenenfalls Lokalisation vornehmen? Sind die Schmerzen bewegungsassoziiert?
- Haben sich im Verlauf der Schmerzsymptomatik Veränderungen ergeben?
- Leiden Sie unter zusätzlichen Symptomen, wie beispielsweise Muskelschmerzen, Müdigkeit, Morgensteifigkeit?
- Litten Sie bereits schon einmal daran und sind diese Anzeichen familiär aufgetreten?
- Bestehen aktuell Vorerkrankungen (beispielsweise eine Neigung zu hohen Harnsäurewerten, bestehendes Gichtleiden) oder Erbkrankheiten (Morbus Bechterew) und werden diese therapiert?
- Nehmen Sie aktuell Medikamente ein?
Untersuchungen (Diagnostik)
Ausgehend von Ihrer in der vorangegangenen Anamnese erhobenen Symptomcharakteristik und Ihrem aktuellen Befinden kann der Arzt nun folgende Diagnostik anwenden:
- Manuelle Untersuchung von Gelenkkontur, Funktionsumfang, Bandstabilität, Ausschluss paralleler Sehenscheidenentzündungen (Tendovaginitis)
- Begutachtung der gelenkführenden Muskulatur mit computerisierter Ganganalyse
- Blutentnahme zur allgemeinen Statuserhebung, besonders im Hinblick auf Harnsäure und Entzündungswerte sowie die Calciumionenkonzentration
- Bildgebende Diagnostik: Röntgen, Computertomografie (CT), Magnetresonanztomografie (MRT)
- Arthroskopie (Gelenkspiegelung)
- Entnahme von Gelenksflüssigkeit (Punktion)
Behandlungen (Therapie)
Die Behandlung sowohl degenerativer, posttraumatischer, infektiöser als auch entzündlicher Gelenkserkrankung zielt zunächst symptomorientiert auf eine möglichst vollständige Schmerzfreiheit, die Reduktion der Entzündungssymptomatik, eine bestmögliche Wiedererlangung des ursprünglichen Bewegungsumfangs sowie auf die Vorbeugung von irreversiblen Gelenksdeformationen und –Verwachsungen (Pseudarthrosen) ab. Dies unterstützend steht die möglichst vollständige Wiederherstellung geschädigter Strukturen im Zentrum der Therapie. Dies kann durch folgende Therapieschemata realisiert werden:
- Im akuten Stadium zunächst eine mechanische Ruhigstellung und physikalische Maßnahmen wie Kühlung.
- Symptom- und ursachenorientierte Medikamentengabe je nach Indikation zur Schmerz- und Entzündungshemmung. Hierzu zählen nicht-steroidale Antirheumatika (non-steroidal antirheumatic drugs, NSAID), Glukokortikoide, zytostatisch wirkenden Substanzen, Opiate sowie pflanzliche Präparate (Artischocken- und Weidenrindenextrakt).
- Begleitende Physiotherapie (Mobilisation, Muskelkräftigung, Dehnungsübungen und Koordinationsschulung).
- Operativ bestehen diverse orthopädische Eingriffsmöglichkeiten, wie beispielsweise die künstliche Gelenkversteifung (Arthrodese), eine Gelenkumstellung (Korrekturosteotomie) oder ein Gelenkersatz (Endoprothese). Daneben besteht die Möglichkeit der Knorpeltransplantation.
- Orthopädisches Schuhwerk zur unterstützend richtigen Gelenkführung und Entlastung.
- Nahrungsergänzung oder Verbesserung der Resorption aus dem Darm, im Speziellen Calcium, die Vitamine D und B3 sowie Vitamin C, das zur Kollagenbiosynthese (essenzieller Bindegewebsbestandteil) benötigt wird.
- Ernährungsumstellung: Vermeidung purin- und xanthinhaltiger Nahrungsmittel wie Fleisch- und Wurstwaren, Bier, Kaffee und Wein sowie vermehrt basische Kost, um einer Übersäuerung des Organismus vorzubeugen.
Vorbeugung (Prävention)
Der Gelenkknorpel ist ein sogenanntes „bradytrophes“, das heißt stoffwechselarmes, tendenziell Nährstoff-unterversorgtes Gewebe, das auf eine permanente Durchwalkung zur Nährstoffversorgung angewiesen ist.
Durchwalkung bedeutet in diesem Falle eine häufige Kompression und Entspannung der Knorpelflächen, vorstellbar wie das Zusammenpressen eines Schwamms. Nur so können für die Knorpelzellen überlebenswichtige Substanzen eindringen und die Zellen versorgen. Führen Sie also einen möglichst bewegungsaktiven Alltag. Benutzen Sie die Treppe, anstelle des Aufzugs, erledigen Sie kleinere Besorgungen mit dem Fahrrad oder unternehmen Sie doch allabendlich einen kleinen Spaziergang. Neben einer Stärkung der Muskulatur trainieren Sie so auch Ihr Herz-Kreislauf-System!
Ernähren Sie sich möglichst fleischarm und verzichten Sie weitestgehend auf Alkohol und Kaffee. Diese Nahrungsmittel enthalten Moleküle, die sich aufgrund ihrer Struktur leicht in den Gelenken anhäufen und ein Gichtleiden induzieren können.
Die Beibehaltung eines gesunden Normalgewichts kann bedeutend zu einer guten Gelenk- und Knochenkonstitution beitragen: Bei länger andauernder Mangelernährung stehen dem gesamten Organismus nicht ausreichend Nährstoffe zur Verfügung. Dementsprechend können die Knorpelflächen auch nicht genügend ernährt werden und sie degenerieren. Chronisches Übergewicht bewirkt eine übermäßige Beanspruchung der Last tragenden Gelenkstrukturen und Knochen mit folgendem irreversiblen Materialverschleiß.
© CHHG